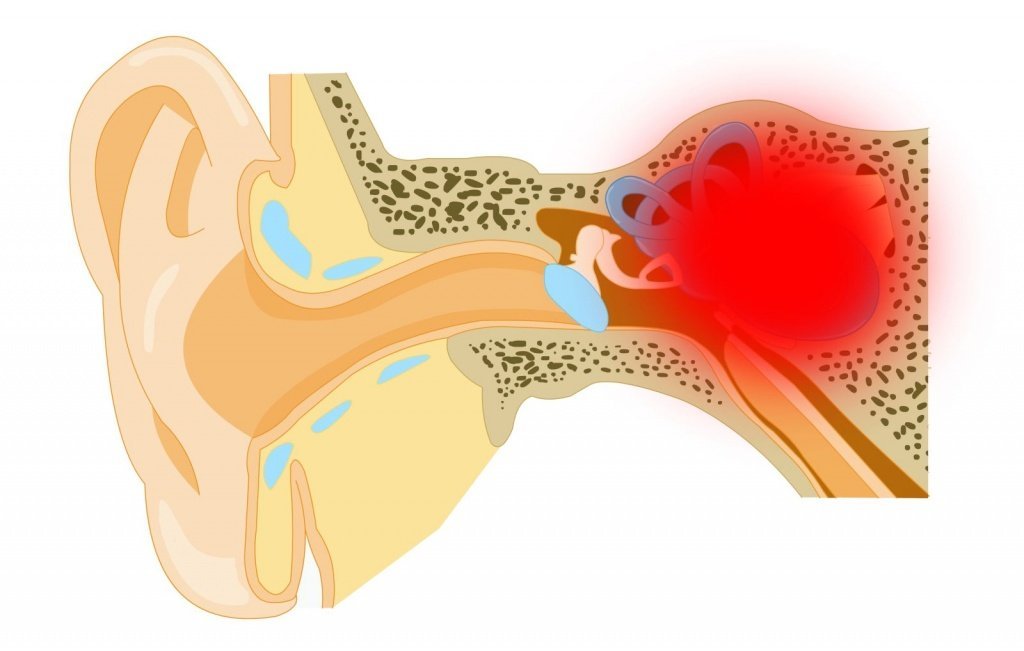
Менье́ра боле́знь (описана в 1861 французским врачом П. Меньером, P. Ménière), обусловлена изменениями во внутреннем ухе (лабиринте); проявляется приступами головокружения с тошнотой, рвотой, шумом в ухе, постепенным снижением слуха на поражённое ухо.
МЕНЬЕРА БОЛЕЗНЬ — МЕНЬЕ́РА БОЛЕ́ЗНЬ (описана в 1861 французским врачом П. Меньером, Р. Meniere), обусловлена изменениями во внутреннем ухе (лабиринте); проявляется приступами головокружения с тошнотой, рвотой, шумом в ухе, постепенным снижением слуха на пораженное ухо.
МЕНЬЕРА БОЛЕЗНЬ (описана в 1861 французским врачом П. Меньером — Р. Meniere), обусловлена изменениями во внутреннем ухе (лабиринте); проявляется приступами головокружения с тошнотой, рвотой, шумом в ухе, постепенным снижением слуха на пораженное ухо.
МЕНЬЕРА БОЛЕЗНЬ (описана в 1861 французским врачом П. Меньером), обусловлена изменениями во внутреннем ухе (лабиринте). Проявляется приступами головокружения с тошнотой, рвотой, шумом в ухе, постепенным снижением слуха на пораженное ухо.
- Болезнь Меньера
- Эпидемиология
- Анатомия и физиология внутреннего уха
- Причины
- Классификация
- Симптомы
- Головокружение
- Снижение слуха
- Шум в ушах
- Диагностика
- Аудиограмма при болезни Меньера
- Электрокохлеография
- Дегидратационный тест
- Мультиспиральная компьютерная томография костного лабиринта
- Лечение
- Лечение приступа болезни Меньера
- Лечение в межприступный период
- Хирургическое лечение
- Комплексное лечение
- Прогноз и профилактика
- Болезнь Меньера — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость болезни Меньера
- Причины болезни Меньера
- Симптомы болезни Меньера
- Головокружение
- Шум в ушах
- Тугоухость
- Патогенез болезни Меньера
- Классификация и стадии развития болезни Меньера
- Осложнения болезни Меньера
- Диагностика болезни Меньера
- Какой врач лечит болезнь Меньера
- Критерии диагностики
- Опрос и осмотр
- Инструментальная диагностика
- Лабораторные исследования
- Дифференциальная диагностика
- Лечение болезни Меньера
- Устранение обострений
- Профилактическое лечение
- Хирургическое лечение
Болезнь Меньера
Болезнь Меньера — заболевание внутреннего уха невыясненной этиологии. Во время приступа болезни наблюдается шум в ушах, головокружение и потеря слуха. Продолжительность вестибулярных кризов колеблется от нескольких минут до нескольких суток и может сопровождаться тошнотой, рвотой, повышением потоотделения и нарушением равновесия. Прогноз благоприятный, однако повторные приступы мучительны для больного и приводят к снижению трудоспособности.
Основная цель лечения Болезни Меньера заключается в купировании и профилактике приступов. При неэффективности консервативной терапии больным показано хирургическое вмешательство.
Эпидемиология
Болезнь Меньера обычно начинается в возрасте 30-50 лет. Она несколько реже встречается у мужчин, чем у женщин. Заболевание неизбежно прогрессирует: приступы учащаются, тугоухость нарастает. В редких случаях атаки полностью прекращаются, и остается лишь остаточный дефект слуха. Примерно у половины пациентов, страдающих болезнью Меньера, односторонний процесс переходит в двусторонний. Снижение слуха неуклонно прогрессирует, но впоследствии формируется стабильный дефект.
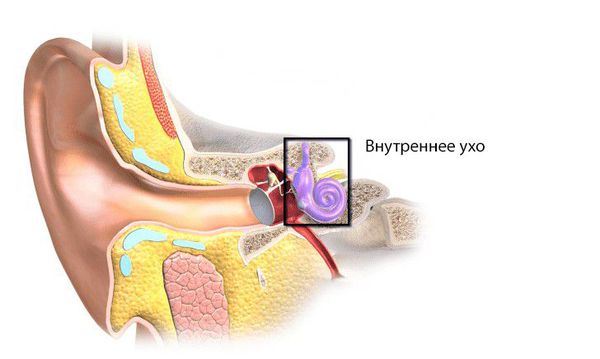
Анатомия и физиология внутреннего уха
Причины
Классификация
Болезнь Меньера следует отличать от одноименного синдрома. Синдром Меньера является сопутствующим фактором определенного заболевания, БМ представляет самостоятельную нозологическую единицу.
Болезнь Меньера, согласно МКБ-10, соответствует классу H81— нарушений вестибулярных функций, код H81.0.
По течению эндолимфатический гидропс бывает:
- классический, когда слуховые и вестибулярные нарушения появляются одномоментно;
- если сначала нарушается равновесие — вестибулярный;
- при кохлеарной форме первично возникают слуховые расстройства.
По степени тяжести БМ классифицируют на легкую (короткие приступы с перерывом минимум месяц), среднюю (кризы до 6 часов) и тяжелую (обострения 1 раз в сутки с потерей трудоспособности). Также выделяют обратимую и необратимую формы заболевания. При обратимой возможно восстановление функций слухового анализатора.
Симптомы
Заболевание названо в честь французского врача Проспера Меньера. Он сумел доказать связь нарушения слуха с патологией слухового аппарата, а не головного мозга.
Болезнь Меньера протекает с периодами обострений и ремиссий. Процесс чаще односторонний, исключение – аутоиммунные поражения. Первичными признаками приступа эндолимфатического гидропса являются внезапные (лабиринтные атаки) головокружения, шум в ушах и постепенно нарастающая тугоухость.
Вторичные симптомы криза эндолимфатического гидропса:
- тошнота, рвота;
- повышенная чувствительность к громким звукам;
- нистагм — частые колебания глазных яблок;
- диарея;
- учащенное мочеиспускание;
- усиленное слюноотделение;
- увеличенное потоотделение;
- артериальное давления обычно снижено;
- тяжесть, ощущение давление на стороне пораженного уха.
Лабиринтные атаки возникают внезапно, чаще ночью или днем. Приступы появляются на фоне нормального здоровья, однако их могут спровоцировать стрессы, нарушение питания, отравления, аллергические реакции и физическое перенапряжение. Иногда больные ощущают наступление приступа за несколько часов или даже дней. Приступы при БМ делят на:
- частые (1-2 раза в день, неделю, месяц);
- редкие (несколько раз в год);
- эпизодические (один раз в пару лет).
Вестибулярные расстройства при БМ периферического типа. Такой вид нарушения равновесия отличается системным головокружением и горизонтальным нистагмом. Системное (истинное) головокружение возникает при раздражении рецепторов органа равновесия. Для дифференциальной диагностики типа головокружения используют пробу Дикса-Холлпайка.
Продолжительность атак варьирует от нескольких часов до нескольких дней. После криза в первые 48 часов больной ощущает усталость, пониженную трудоспособность. При тяжелой и средней форме течения работоспособность отсутствует. Во время ремиссий состояние удовлетворительное.
Головокружение
Снижение слуха
Шум в ушах
Шум в ушах низко или среднечастотный. Усиливается перед и достигает максимума в момент приступов. Звон иногда сопровождается болью в пораженном ухе.
Болезнь Меньера протекает в три стадии:
- Начальная (обратимая) стадия. Больных беспокоят редкие (несколько раз в год, иногда и в два года) приступы длительностью в среднем 2 часа. В этот период пациенты предъявляют жалобы на шум в ушах, вестибулярные головокружения, чувство распирания и давления в ухе, тошноту и рвоту. Шум в ушах носит непостоянный характер, усиливается до приступа, достигает максимальной силы во время вестибулярного криза. Для первой стадии присуща флюктуирующая тугоухость, когда снижение слуха нестабильно. Тугоухость при первых атаках может отсутствовать. Однако в дальнейшем снижение слуха усиливается во время приступа и восстанавливается по его окончанию. Иногда тугоухость пропадает сразу после вестибулярного криза и вновь возникает несколько дней спустя. На начальном этапе порог слуха ухудшается при восприятии звука с низкими и средними частотами. Нистагм фиксируется только во время приступов и может продолжаться несколько суток.
- Вторая — стадия выраженных клинических проявлений. В этом периоде наблюдаются все симптомы болезни Меньера. Приступы регистрируются каждый день или несколько раз в месяц. Вестибулярные атаки сопровождаются выраженным головокружением, рвотой, усиленным потоотделением и другими вегетативными расстройствами. Шум в ушах отмечается постоянно, может усиливаться во время вестибулярных атак. Также все время больных беспокоит ощущение давления, заложенности уха и тугоухость на пораженной стороне. По результатам аудиометрии тугоухость обычно I-III степени. Дегидратационный тест во второй стадии болезни Меньера показывает постоянное повышенное давление внутри лабиринта. На вестибулометрии отмечается гипорефлексия лабиринта, а во время приступов – гиперрефлексия.
- Третья, конечная стадия, еще ее называют «перегоревшая». В этот период дегидратационные тесты не приносят облегчения симптомов, заболевший полностью лишен трудоспособности. Приступы головокружения становятся реже, а нарушения равновесия, наоборот, учащаются. Флюктуирующая тугоухость сменяется на стойкое, постоянное снижение слуха на больной стороне, вплоть до полной потери. На третьей стадии болезнь прогрессирует и в патологический процесс вовлекается второе ухо. Вестибулометрия отображает гипо-, в запущенных стадия и арефлексию лабиринта. При болезни Меньера на конечной стадии возможно появление кризов Тумаркина — мгновенное падение без потери сознания. Кризы Тумаркина появляются в результате повреждения рецепторов вестибулярного анализатора.
Болезнь Меньера чаще поражает людей в возрасте 20-50 лет. Связь с полом неоднозначна: одни авторы указывают на более частую встречаемость у женщин, другие у мужчин. Среди детей заболевание наблюдается крайне редко.
Диагностика
Диагноз болезни Меньера устанавливается с учетом специфических симптомов и результатов инструментальных исследований. Американская академия отоларингологов на основе клинических проявлений выделяет три степени достоверности БМ: возможная, вероятная и достоверная БМ. Важным диагностическим критерием является триада симптомов:
- головокружение;
- шум в ушах;
- тугоухость.
В качестве подтверждения диагноза выступает постепенное ухудшение слуха и повторяющиеся эпизоды вестибулярных атак.
Для диагностики болезни Меньера используются следующие инструментальные методы:
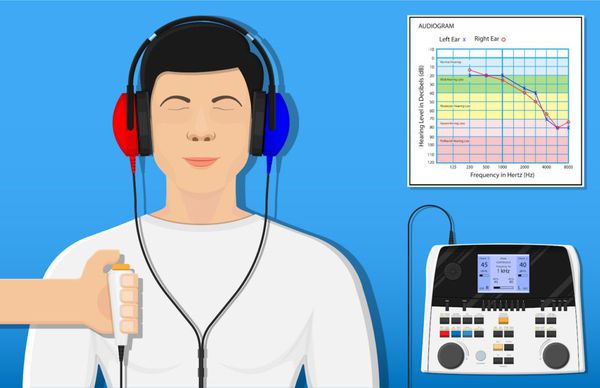
- Тональная пороговая аудиометрия является главным методом согласно международным диагностическим критериям. Результатом такого исследования будет аудиограмма, которая графически изображает функцию органа слуха;
- Отоскопия проводится для исключения патологии среднего уха;
- Экстратимпанальная электрокохлеография оценивает работоспособность слухового нерва;
- Камертональное исследование определяет тип нарушения слуха. В данном случае тугоухость кондуктивного типа.
Эти методы позволяют анализировать степень нарушения слуха. Аудиометрия является главным критерием при выборе тактики лечения. В целях обнаружения эндолимфатического гидропса врачи используют электрокохлеографию и дегидратационный тест.
Аудиограмма при болезни Меньера
Электрокохлеография
Дегидратационный тест
Мультиспиральная компьютерная томография костного лабиринта
МСКТ позволяет обнаружить наименьшие изменения во всех органах. На снимках визуализируются патогномоничные процессы во внутреннем ухе при БМ.
Для оценки расстройств органа равновесия применяют следующие исследования:
- видеонистагмографию для обнаружения горизонтального нистагма;
- видеоимпульсный тест отображает вестибулоокулярный рефлекс и наличие асимметрии;
- стабилометрия;
- битермальная битемпоральная калоризация выполняется для оценивания функции полукружных каналов;
- вращательные пробы.
Дифференциальную диагностику болезни Меньера проводят с такими заболеваниями:
- черепно-мозговыми травмами;
- ишемическими атаками. Такие приступы длятся минуты, наблюдаются у пожилых людей с патологией сосудов;
- другими вестибулопатиями, они могут возникать в результате гнойных отитов, отосклероза, лабиринтитов;
- опухолями мостомозжечковой ямки;
- вестибулярной мигренью;
- отосклерозом. Заболевания часто двустороннее, основные симптомы кохлеарные;
- доброкачественным пароксизмальным позиционным головокружением. Приступ интенсивный, возникает в определенном положении тела;
- остеохондрозом.
Для исключения новообразования головного мозга, травм, аномалий строения височной кости высокоинформативно КТ и МРТ.
Для выбора правильной тактики лечения необходима своевременная и точная диагностика. В Юсуповской больнице Вы можете получить необходимые обследования и консультацию высококвалифицированного специалиста. В клинике находится современная аппаратура высокого качества и диагностические лаборатории.
Лечение
Лечение приступа болезни Меньера
Для купирования приступа болезни Меньера больного размещают на твердую поверхность. Глаза должны быть открыты и фиксированы в неподвижной точке, к ногам можно приложить грелку, необходимо убрать воздействие громких звуков и яркого света.
В целях снятия приступа болезни Меньера используются препараты, способные снять эндолимфатический гидропс (диуретики), что приводит к снижению внутрилабиринтного давления. Симптоматическая терапия направлена на нормализацию психического статуса, снятие рвоты, головокружения.
- Во время приступа эффективно введение атропина (подкожно 1 мл 0,1 % р-р) для снятия импульсов от раздраженного лабиринта, 40% раствора глюкозы;
- Для устранения используется дименгидрат — блокатор вестибулярных рецепторов. В настоящее время доказана эффективность бетагистина. Препарат способен вызывать расширение сосудов внутреннего уха, что приводит к лучшему кровоснабжению, обратному всасыванию и снижению количества эндолимфы. Также среди сосудорасширяющих средств иногда используют папаверин;
- В целях ликвидации рвоты применяют противорвотные (антиэметики) препараты центрального и периферического действия. Наиболее востребованные вещества с формами выпуска для внутримышечного и ректального введения, так как во время приступа часто невозможен прием внутрь в связи с обильной рвотой. К таким препаратам относится метоклопрамид и тиэтилперазин. Среди веществ в пероральной форме выпуска применяются Бонин, Авиамарин, Сиэль;
- Чтобы нормализовать психическое состояние больному вводят седативные препараты. Выраженным анксиолитическим действием обладает Диазепам, Лоразепам, Мексидол;
- Применение диуретиков при болезни Меньера направленно на усиление диуреза, снятие заложенности уха и как следствие, уменьшение объема эндолимфы (Манит, Диакарб). Использование диуретиков необходимо сочетать с препаратами калия (Аспаркам, Панангин).
Нормализовать щелочной резерв крови позволит курс внутривенного вливания гидрокарбоната натрия.
Лечение в межприступный период
Лечение в межприступный период заключается в комплексной терапии: бессолевой диеты, прием диуретиков и продолжительные курсы бетагистина гидрохлорида. Бессолевая диета направлена на изменение осмолярности плазмы и эндолимфы. Больным необходимо ограничить потребление поваренной соли до 2 г в сутки. Курс внутривенных инъекций гидрокарбоната натрия требуется для поддержания кислотно-основного баланса крови. Для улучшения терапевтического эффекта назначают препараты, улучшающие циркуляцию крови головного мозга и внутреннего уха (Полиглюкин, Реополиглюкин, Кавинтон), витамины группы В, венотоники (Детралекс), спазмолитики (Эуфиллин, Дибазол), седативные лекарственные средства.
С целью уменьшения частоты возникновения приступов больным рекомендуется ограничить провоцирующие факторы: стрессы, курение, прием алкоголя, подводное плавание, употребление кофеина, противопоказана работа на высоте с движущимися предметами. В настоящее время отмечается хороший лечебный эффект приема глюкокортикоидов внутрь или в виде инъекций в барабанную перепонку.
Хирургическое лечение
Хирургические вмешательства на нервах и их сплетениях эффективно на начальной стадии болезни Меньера в первые два года. К таким относятся:
- Пересечение вестибулярного нерва — сложная нейрохирургическая операция. Позволяет сохранить слух, так как удаляется только вестибулярная часть преддверно-улиткового нерва. Однако возможны следующие осложнения: внутричерепные инфекции, головные боли, ликворея;
- Деструкция шейного узла;
- На любой стадии болезни возможно лазерное разрушение рецептора полукружного канала. Это позволяет сохранить слуховые функции;
- Операции, направленные на восстановление давления в перепончатом лабиринте показаны при постоянном гидропсе на II- III стадии:
- Дренирование улиткового протока проводится путем его рассечения;
- Шунтирование эндолимфатического мешка;
- Вскрытие мешочков преддверия.
Такие хирургические манипуляции обладают высоким терапевтическим эффектом и не сопровождаются осложнениями со стороны слухового восприятия.
Интратимпанальное введение антибиотиков, в частности гентамицина, обычно проводится при одностороннем поражении и может сопровождаться прогрессированием тугоухости.
Комплексное лечение
Прогноз и профилактика
Каждый больной имеет персональные отличительные черты, которые заключаются в характере протекания болезни, поэтому точный прогноз дать непросто. Это оказывает большое влияние на работоспособность больных. Часто для облегчения заболевания нужны обычные препараты, в особых ситуациях медикам приходиться пробовать различные способы излечения, пока не удастся улучшить самочувствие больного.
Профилактики для заболевания Меньера не существует. Но болезнь бывает вызвана травмами головы, поэтому при езде на некоторых транспортных средствах обязательно наличие шлема. Также, если ограничить употребление соли можно снизить частоту приступов. Важно также избегать стресса, табака, алкоголя.
Чтобы записаться на прием и получить консультацию квалифицированного специалиста, звоните по телефону колл-центра Юсуповской больницы.
Болезнь Меньера — симптомы и лечение
Что такое болезнь Меньера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Толмачёва А. Ю., невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
Болезнь Меньера (Meniere’s disease) — это заболевание внутреннего уха, при котором стойко снижается слух. Сопровождается периодическими приступами головокружения и шумом в ушах.
Заболевание названо по фамилии французского врача Меньера, который в 1861 году выделил стойкое сочетание симптомов болезни. Синоним болезни Меньера: эндолимфатическая водянка.
Распространённость болезни Меньера
По статистике, в разных странах заболевание выявляют у 3,5–513 человек на 100 000 населения. Им страдает 0,5 % европейцев, что составляет около 1 млн человек. Болезнь чаще диагностируют в развитых странах. Это связано с лучшим оснащением больниц и высокой квалификацией врачей. Среди заболеваний внутреннего уха, вызывающих головокружение, болезнь Меньера по распространённости занимает второе место, уступая доброкачественному пароксизмальному позиционному головокружению [3] .
Первый приступ заболевания обычно возникает в возрасте от 40 до 60 лет [3] . Женщины страдают болезнью Меньера чаще, чем мужчины.
Причины болезни Меньера
Точная причина заболевания не установлена. Существует несколько теорий возникновения болезни Меньера:
- Анатомическая — болезнь развивается из-за того, что снижена воздушность клеток сосцевидного отростка, недоразвит вестибулярный канал, уменьшен и неправильно расположен эндолимфатический мешок [19] .
- Генетическая — семейная предрасположенность выявляется в 2–14 % случаев [7] . Ранее предполагалось, что заболевание связано с мутацией в гене СОСН[19]. Сейчас рассматриваются и другие гены-кандидаты, однозначные закономерности пока не выявлены [23] .
- Иммунологическая — заболевание чаще выявляется у пациентов с аутоиммунными патологиями: ревматоидным артритом, системной красной волчанкой и псориазом[7] . В эндолимфатическом мешке у пациентов с болезнью Меньера обнаруживают иммунные комплексы — следы реакции иммунитета против собственной ткани [19] .
- Сосудистая — болезнь часто сочетается с мигренью, что свидетельствует в пользу этой теории [20] .
- Аллергическая — пациенты с болезнью Меньера чаще страдают аллергическими заболеваниями [20] .
- Метаболическая — согласно этой теории, в эндолимфатическом мешке в избытке задерживаются ионы калия, из-за чего увеличивается давление в структурах внутреннего уха [1][2][3][6] .
Симптомы болезни Меньера
Три основных симптома болезни Меньера:
- приступы головокружения;
- шум в ухе;
- тугоухость.
Головокружение
При системном вестибулярном головокружении пациенты ощущают, что предметы движутся вокруг них или они сами вращаются в пространстве. В зависимости от тяжести и стадии болезни приступы головокружения могут быть от редких, например один раз в год, до ежедневных, длятся от 20 минут до нескольких дней.
Также во время приступов возникают:
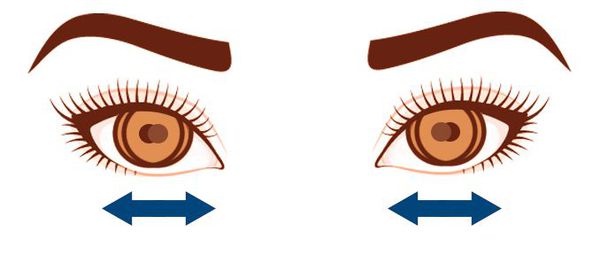
- Спонтанный вестибулярный нистагм — короткие ритмичные движения глаз в горизонтальной плоскости. Глаза при этом вращаются в обоих направлениях, но сильнее в поражённую сторону.
- Вестибулярная атаксия — нарушение координации, от пошатывания стоя и при ходьбе до падения в направлении, противоположном поражённой стороне.
- Вестибуляторно-вегетативные нарушения — тошнота и рвота в течение 4–6 часов. Может бледнеть кожа, снижаться артериальное давление, становиться реже пульс и дыхание, усиливаться потливость и возникать непроизвольная дефекация. Вегетативные нарушения чаще всего проходят самостоятельно без лечения.
В начале болезни перечисленные симптомы возникают только при приступе головокружения, на III стадии заболевания — постоянно.
Шум в ушах
Шум в ушах обычно возникает в одном ухе, часто предшествует и сопровождает головокружение. Он может сохраняться надолго, иногда не угасая полностью до следующего приступа. Между приступами носит низкочастотный характер: похож на шипение, шорох, напоминающий шум деревьев, или гул, подобный работе мотора. Во время приступа частота шума повышается: он напоминает звон, но редко достигает высоких частот, похожих на писк. В разгар заболевания пациент может страдать от постоянной заложенности и дискомфорта в поражённом ухе.
Тугоухость
Особенности снижения слуха при болезни Меньера:
- Поражает только одно ухо.
- Имеет колеблющийся характер — на ранних стадиях состояние то ухудшается, то улучшается до нормы, но с каждым приступом слух становится всё хуже.
- Пациенты долгое время нормально воспринимают разговорную речь. Невозможность различать её чаще возникает на последней стадии заболевания, когда вовлекается второе ухо. При этом значимо ухудшается качество жизни [1][2][3][4][6][20] .
Патогенез болезни Меньера
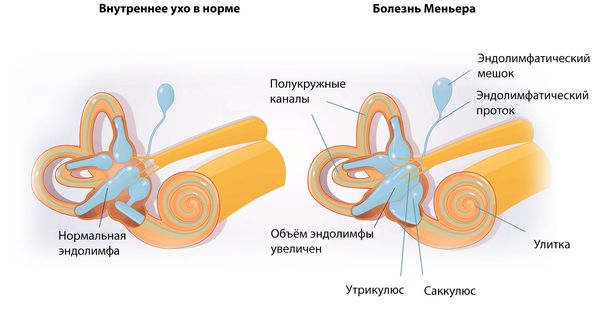
Механизм развития болезни Меньера изучен недостаточно. Считается, что заболевание развивается из-за повышенного давления эндолимфы — жидкости, заполняющей структуры внутреннего уха.
К таким структурам относятся:
- улитковый ход;
- сферический мешочек (саккулюс);
- эллиптический мешочек преддверья (утрикулюс);
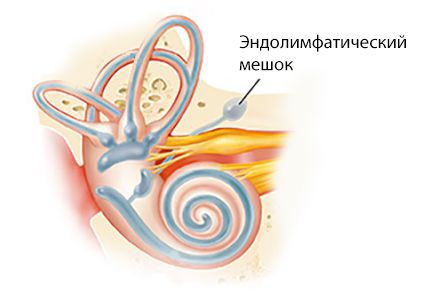
- эндолимфатический проток и мешок;
- перепончатые полукружные каналы.
Существует несколько гипотез, объясняющих повышенное давление эндолимфы:
- Объём эндолимфы увеличивается из-за того, что её усиленно вырабатывает сосудистая полоска, расположенная на наружной стенке костной улитки. При этом она плохо всасывается в эндолимфатическом протоке и мешке.
- В эндолимфе накапливаются вещества с большим молекулярным весом, например иммуноглобулины и гликопротеины. Также повышается содержание ионов калия, из-за чего возникает разница осмотического давления жидкости, т. е. избыток веществ с большим молекулярным весом «тянет» на себя воду, что увеличивает давление в структурах внутреннего уха [22] .
- Объём эндолимфы увеличивается, чтобы скомпенсировать сниженный объём перилимфы — жидкости в пространстве между костным и перепончатым лабиринтом.
- Из-за недостаточности венозной системы внутреннего уха нарушается обратное всасывание эндолимфы [2] .
- Спазм мышц барабанной перепонки усиливает давление слуховой косточки, что увеличивает давление эндолимфы [22] .
Чтобы объяснить развитие болезни Меньера, разные авторы используют эти гипотезы в различных сочетаниях.
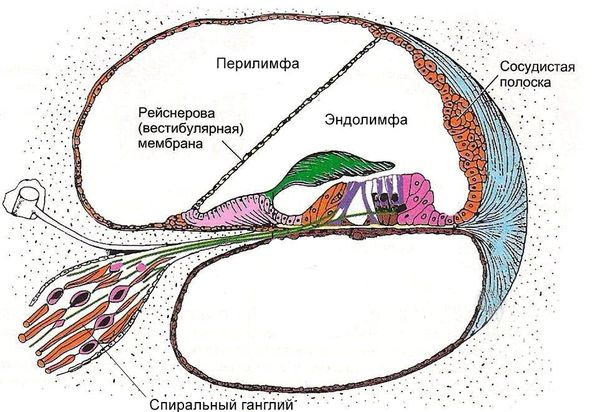
Увеличение давления в структурах внутреннего уха приводит к тому, что растягивается рейснерова мембрана — перепонка внутри улитки внутреннего уха, отделяющая эндолимфу. Она может разорваться при приступе, из-за чего эндолимфа и перилимфа смешиваются.
Эндолимфа похожа на внутриклеточную жидкость и богата калием, в то время как перилимфа близка к плазме крови и спинномозговой жидкости и содержит натрий. Их смешение приводит к деполяризации — выравниванию ионного потенциала и перевозбуждению вестибулярного нерва. Это перевозбуждение, по-видимому, вызывает основные клинические проявления приступа.
Прогрессирующее снижение слуха и шум в ухе развиваются из-за постепенного разрушения нейронов спирального ганглия и перерастяжения барабанной перепонки [22] . Разрушение нейронов связано, по мнению некоторых учёных, с токсическим действием ионов калия при смешении эндолимфы с перилимфой, а перерастяжение барабанной перепонки — со спазмом мышцы барабанной перепонки [1] [2] [3] [6] [7] [22] .
Классификация и стадии развития болезни Меньера
Код болезни Меньера по МКБ-10 (Международной классификации болезней): H81.0.
По течению заболевания выделяют три формы:
- кохлеарная — вначале нарушается слух, затем развивается головокружение;
- классическая — одновременно возникают головокружение, шум в ушах и нарушается слух;
- вестибулярная — сперва появляется головокружение, затем остальные симптомы.
Степени тяжести болезни Меньера:
- лёгкая — приступы возникают раз в несколько месяцев или лет, длятся меньше часа, симптомы лёгкие или умеренные, трудоспособность теряется только на время приступа;
- средняя — приступы повторяются раз в несколько недель или месяцев, длятся по несколько часов, симптомы выражены умеренно, трудоспособность теряется на время приступа и на несколько часов после него;
- тяжёлая — приступы возникают каждый день или каждую неделю, симптомы ярко выражены, трудоспособность теряется полностью: человек не может работать и заниматься домашними делами.
По периоду заболевания выделяют две стадии:
- обострение — проявляются основные симптомы заболевания;
- ремиссия — острые симптомы снижаются, но снижение слуха и шум в ушах могут сохраняться, обычно поражено одно ухо.
По развитию болезни Меньера выделяют три стадии [1] [2] [3] :
Осложнения болезни Меньера
Болезнь Меньера может привести к следующим осложнениям:
- Тугоухость, вплоть до полной глухоты. Вначале развивается на одно ухо, затем, если заболевание протекает долго и тяжело, становится двухсторонним и необратимым, что сильно снижает качество жизни.
- Доброкачественное пароксизмальное позиционное головокружение . Возникает при определённых положениях головы, д лится от нескольких секунд до минут.
- Отолитовые кризы Тумаркина (вестибулярные дроп-атаки). Во время кризов пациент внезапно падает, но сознание не теряет. Это происходит из-за резкого механического смещения отолитовых рецепторов, которые ответственны за равновесие и пространственное чувство. К кризам приводит отёк преддверия лабиринта, при котором активируются вестибулярные рефлексы. Приступы возникают внезапно, из-за чего пациент не успевает подготовиться, поэтому может упасть и травмироваться.
- Травмы из-за падения во время приступа. После падения важно не пропустить симптомы черепно-мозговой травмы (ЧМТ), в том числе травматического кровоизлияния в мозг и субарахноидальное пространство [3] . Симптомы болезни Меньера и ЧМТ схожи: головокружение, тошнота, рвота, слабость, вялость и т. д. Если пациент ударился головой, потерял сознание, приступ длится дольше, чем обычно, и присоединились другие неврологические симптомы (ослабли руки и ноги и снизилась чувствительность), необходимо вызвать скорую помощь. Могут потребоваться консультация невролога, КТ и/или МРТ [1][3] .
Диагностика болезни Меньера
Какой врач лечит болезнь Меньера
Чаще всего пациент сперва попадает к неврологу, затем к ЛОР-врачу. Также может потребоваться консультация сурдолога, отоневролога и других специалистов.
Критерии диагностики
Американская академия оториноларингологии и хирургии головы и шеи разработала критерии диагностики и выделила несомненную, достоверную, вероятную и возможную болезнь Меньера [22] .
Возможная болезнь Меньера характеризуется одним из признаков:
- приступы головокружения без снижения слуха;
- непостоянная или стойкая нейросенсорная тугоухость с нарушением равновесия, но без головокружения.
Критерии вероятной болезни Меньера:
- единичный приступ головокружения;
- снижение слуха, подтверждённое аудиометрией;
- шум или ощущение заложенности в поражённом ухе.
Достоверная болезнь Меньера:
- два или больше приступов головокружения более 20 минут;
- снижение слуха, подтверждённое аудиометрией;
- односторонний шум или ощущение заложенности в ухе.
Несомненная болезнь Меньера:
- гистологически подтверждённая эндолимфатическая водянка;
- два или больше приступов головокружения более 20 минут;
- снижение слуха, подтверждённое аудиометрией;
- жалобы на шум или ощущение заложенности в поражённом ухе.
Во всех случаях болезни нет других причин, которые объясняли бы перечисленные симптомы.
Для постановки диагноза «болезнь Меньера» проводятся:
- опрос и осмотр пациента;
- инструментальные исследования;
- лабораторная диагностика.
Опрос и осмотр
- Выясняется частота и длительность приступов, головокружения, шума в ушах, снижения слуха и сопутствующих симптомов.
- Выявляется наличие спонтанного нистагма — непроизвольного подёргивания глазных яблок.
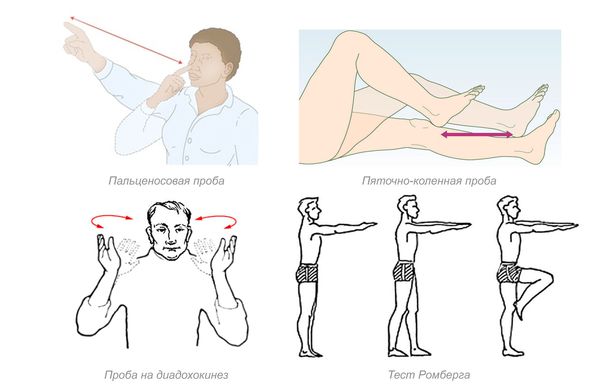
- Оценивается наличие и степень нарушения координации с помощью неврологических проб: пальценосовой, пяточно-коленной, на диадохокинез и теста Ромберга.
- Исследуется вестибулоокулярный рефлекс — пациента просят резко повернуть голову в сторону, глазные яблоки со стороны поражения при этом подёргиваются.
- Проводится битермальная калориметрическая проба — пациент лежит, ему в уши закапывают тёплую воду (+44 °С) и через пять минут холодную (+30 °С). При этом наблюдают за характером и продолжительностью нистагма.
- Для ориентировочной оценки слуха проводится речевая аудиометрия: на расстоянии в шесть метров врач шёпотом произносит слова, пациент старается их повторить.
Инструментальная диагностика
Болезнь Меньера выявляют, исключая другие возможные заболевания со схожими симптомами. Поэтому, чтобы поставить правильный диагноз, проводится множество обследований. Конкретный их перечень зависит от оснащения лечебного учреждения и нюансов заболевания.
Инструментальные методы позволяют объективно оценить:
- слух;
- наличие нистагма;
- изменения функциональной активности внутреннего уха;
- чувство равновесия;
- изменения внутреннего уха, височных костей и головного мозга.
Для оценки нарушения слуха используется:
- Акуметрия — это предварительная оценка слуха с помощью медицинского камертона.
- Аудиометрия — исследование остроты слуха аудиометром, состоящим из генератора звуковых колебаний и наушников. Накануне процедуры пациенту нельзя слушать громкую музыку.
Существуют различные варианты аппаратной аудиометрии:
- Тональная пороговая аудиометрия определяет границы слышимости звуков, подаваемых в наушники. При этом могут проводиться дегидратационные тесты мочегонными препаратами, чаще с глицеролом, но также могут использоваться сорбит, ксилит и фуросемид. Проба положительна, если через 2–3 часа после приёма препарата пороги слуха снижаются не меньше чем на 5 дБ во всём диапазоне частот или на 10 дБ на трёх частотах.
- Надпороговая аудиомертрия оценивает способность различать кратковременное увеличение громкости подаваемого сигнала (SiSi тест и тест Люшера).
- Речевая аудиометрия определяет порог восприятия речи. Для этого в наушники подаются предварительно записанные слова разной фиксированной громкости.
- Определение чувствительности к ультразвуку и тест латерализации громких звуков проводятся датчиком, установленным в центре лба. Обычный звук лучше слышится в здоровом ухе, ультразвук — в поражённом.
Наличие нистагма чаще всего выявляет отоневролог. Для этого применяются:
- Проба Барани — процедура, при которой пациента вращают в специальном кресле (10 оборотов за 20 сек. по часовой стрелке вправо и через 15 мин. в другую сторону). Проба также может проводиться на специальных компьютерных стендах.
- Электронистагмография и видеонистагмография — процедуры, при которых вокруг глаз закрепляют электроды. Они реагируют на активность мышц, которые ответственны за движения глазного яблока. Также исследование может проводиться с помощью инфракрасной камеры. Её устанавливают в очки, которые надевает пациент. Движения глаз регистрируются программой захвата изображения.
Более тонкую оценку функции внутреннего уха, особенно в сложных диагностических случаях, проводят следующими методами:
- Электрокохлеография — процедура, при которой регистрируется электрическая активность улитки и слухового нерва в виде электрических импульсов, поступающих в центры головного мозга. Импульс от поражённого уха специфически изменяется.
- Отоакустическая эмиссия — прибор регистрирует слабый звук работы наружных волосковых клеток, называемый «улитковым эхом» через несколько миллисекунд после звуковой стимуляции. Амплитуда ответа повышается в поражённом ухе.
- Акустическая импедансометрия — через зонд в закрытый вкладышем слуховой проход посылается звук с частотой 1000 Гц для детей до 12 месяцев и 226 Гц для пациентов старше. Микрофон зонда принимает зондирующий тон и его отражение от барабанной перепонки.
Объективно оценить нарушение равновесия можно с помощью компьютерной стабилографии. Для этого используются специальные платформы, а полученные данные анализируют компьютерными программами. Для провокации скрытых нарушений метод часто сочетают с дегидратационными тестами.
Визуальная оценка изменений внутреннего уха, височных костей и головного мозга проводится с помощью магниторезонансной и компьютерной томографии (МРТ и КТ):
- Обычные МРТ или КТ должны использоваться во всех случаях, чтобы исключить возможный инсульт или кровоизлияние в мозг.
- Для визуализации внутреннего уха методом МРТ с введением контрастного вещества внутривенно или в барабанную полость следует использовать мощные аппараты ( ≥ 3 Тесла).
- КТ височных костей и МРТ с внутривенным контрастированием головного и спинного мозга помогут отличить болезнь Меньера от других заболеваний (см. ниже «Дифференциальную диагностику»).
Лабораторные исследования
С помощью лабораторных тестов нельзя поставить диагноз «болезнь Меньера», но они помогут выявить сопутствующие заболевания. Для этого оцениваются функции печени и почек, гормональный статус, свёртываемость крови, изменения холестерина и его фракций.
Проводятся следующие виды исследований:
- общий анализ крови и мочи;
- биохимические исследования крови.
Дифференциальная диагностика
Болезнь Меньера следует отличать от следующих заболеваний:
- Инсульта — на МРТ головного мозга заметны ишемические очаги.
- Рассеянного склероза — очаговые изменения видны при МРТ головного мозга и часто спинного мозга. МРТ — это единственный точный метод для дифференциальной диагностики болезни Меньера и рассеянного склероза.
- Мигрени со стволовой аурой — при заболевании не ухудшается слух.
- Травмы черепа — характерный анамнез, наличие ссадин и гематом.
- Вестибулярного нейронита — приступы головокружения без шума в ушах и тугоухости.
- Хронического гнойного среднего отита — перенесённый ранее отит, выделения из больного уха.
- Лабиринтита — признаки воспаления по лабораторным тестам, перенесённые инфекционные заболевания.
- Фистулы лабиринта — при отоскопии возникает головокружение и горизонтальное отклонение глазных яблок. Окончательный диагноз фистулы лабиринта ставится на основании данных МРТ или КТ височных костей.
- Опухоли в области мостомозжечкового угла — на МРТ головного мозга видно объёмное образование. При опухоли может нарушаться чувствительность лица с поражённой стороны, но она может быть незначительной.
- Отосклероза — отличить можно по характерным изменениям на КТ височных костей. На головокружение жалуются 24 % пациентов, оно вызвано сдавлением лабиринта очагами отосклероза [17] .
- Поражения височной кости при сифилисе — видны её изменения при рентгеновском исследовании, положительный анализ крови на сифилис.
- Побочных эффектов на фоне приёма антигипертензивных, противоревматических, противоэпилептических и других препаратов. Они чаще возникают и более выражены при передозировке лекарствами.
- Психогенных головокружений и истерического невроза — характерна показная демонстрация симптомов без объективных подтверждений и признаки психических нарушений [4][5][8][9][10][11] .
Лечение болезни Меньера
Для лечения болезни Меньера применяются:
- Медикаментозная терапия:
- устранение обострений;
- профилактика.
- Немедикаментозные методы:
- хирургическое лечение;
- другие методы: иглорефлексотерапия, санаторно-курортное лечение, лечебная физкультура, коррекция образа жизни и т. д.
Устранение обострений
Цель лечения — уменьшить головокружение, тошноту, рвоту и эмоциональное возбуждение. Важно помнить, что препараты врач назначает больному индивидуально. Приведённый ниже список носит ознакомительный характер, самолечение может навредить.
Профилактическое лечение
Основная цель лечения — это предотвратить повторные приступы. Препараты также представлены для ознакомления, принимать их следует по назначению врача [7] [11] .
Хирургическое лечение
Операция потребуется в тех случаях, когда лечение лекарствами в течение шести месяцев оказалось неэффективным. Вид хирургического вмешательства подбирается врачом индивидуально [13] .
При болезни Меньера применяются следующие методы:
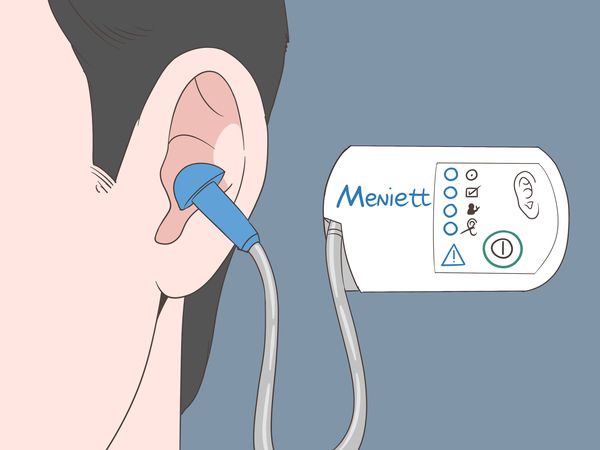
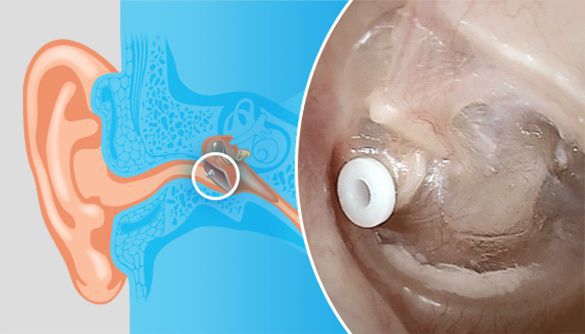
- Шунтирование (декомпрессия) эндолимфатического мешка. Проводится помощью микротрубочки: создаётся дополнительный путь для оттока эндолимфы из эндолимфатического мешка в мастоидальную полость. Через неё также могут вводиться стероиды или устанавливаться прибор Meniett — маломощный компрессор, создающий переменное давление для профилактики приступов [7] . Применяют 3 раза в сутки по 5 минут. Лечение продолжается до прекращения приступов [18] . Длительное использование прибора может привести к воспалительным осложнениям, однако долгосрочные исследования на эту тему не проводились. Ещё один недостаток метода — возобновление приступов из-за постепенного закрытия созданного пути. Ко всему прочему, врачу не всегда удаётся найти эндолимфатический мешок.
- Вестибулярная нейроэктомия — это перерезка вестибулярного нерва, которая проводится через среднюю или заднюю черепные ямки. Выполняется нейрохирургом при помощи специальных аппаратов для микрохирургии. Эффективность составляет 90–97 %, но поскольку операция проводится с повреждением мозговых оболочек на основании мозга, где нервы, сосуды и мозг расположены очень близко, то могут возникнуть осложнения: ликворея, менингит и повреждение лицевого нерва [13] .
- Селективная лазеродеструкция рецепторов лабиринта — это вскрытие сосцевидного отростка и разрушение лазером рецепторов равновесия. Проводится через стенку наружного полукружного канала внутреннего уха. Операция малотравматична, применяется при неудачном шунтировании эндолимфатического мешка. После операции слух иногда утрачивается, но затем обычно восстанавливается. При вскрытии полукружного канала пациент навсегда теряет слух с одной стороны, но мучительные приступы головокружения проходят.
- Частичная или полная лабиринтэктомия (облитерация полукружного канала). При частичной лабиринтэктомии через барабанную перепонку вводят антибиотики Гентамицин и Стрептомицин, кристаллы поваренной соли, 96%-й спирт. Эти вещества называются ототоксическими, потому что разрушают вестибулярные рецепторы, в результате чего подавляется функция задней части лабиринта. При полной лабиринтэктомии вскрывается лабиринт, удаляется перилимфа и нейроэпителий преддверия, затем вводится ототоксическое вещество. Операция малотравматична, антибиотик могут вводить несколько раз, пока эффект не будет достигнут. Головокружение уменьшается у 85–95 % пациентов, у 60–85 % — сохраняется слух, у 30 % — исчезает шум в ушах [20] . После полной лабиринтэктомии слух на оперированном ухе утрачивается и не восстанавливается.
- Операция на нервах барабанной полости:
- Подслизистая вазотомия барабанного сплетения — это операция, при которой основной нервный ствол и связанные с ним сосуды изолируются специальной прокладкой. Проводится через разрез вокруг барабанной перепонки. В результате уменьшается местный отёк, что снижает давление эндолимфы во внутреннем ухе.
- Хордоплексусэктомия — это хирургическое пересечение окончаний ветвей нервного дерева, ведущих к барабанному сплетению. В результате перестаёт передаваться нервный сигнал от поражённого эндолимфатического мешка к центрам в продолговатом мозге. Это приводит к тому, что ослабевают или прекращаются вегетативные расстройства: головокружение, тошнота и рвота. Также уменьшается шум в ушах и перестаёт ухудшаться слух.
- Тенотомия мышц барабанной полости — это рассечение сухожилия молоточковой мышцы чрезмерно растянутой при болезни Меньера. Предполагается, что из-за перерастяжения мышцы развивается шум в ушах и снижается слух [21] .
- Тимпаностомия — это разрез барабанной перепонки и установка аэрационного шунта, который выравнивает давление.
Из-за простоты, эффективности и безопасности чаще всего применяются шунтирование эндолимфатического мешка и химическая лабиринтэктомия. Как правило, операцию выполняет отоларинголог-хирург, но если требуется проникнуть в полость черепа, то потребуется помощь врача-нейрохирурга или бригады специалистов (ЛОР-хирурга и нейрохирурга).